Obecnie w jednej z popularniejszych baz danych naukowych (EMBASE) hasło „evidence based medicine” występuje w blisko 6 tysiącach (5798) tytułów opublikowanych artykułów. Niestety w języku polskim nie da się precyzyjnie przetłumaczyć pojęcia Evidence based medicine (EBM), głównie ze względu na trudność z oddaniem znaczenia słowa „evidence”. Obecnie powszechnie funkcjonuje nazwa „medycyna oparta na danych naukowych/dowodach naukowych”, jednak w praktyce przyjęło się użycie angielskiej nazwy. Choć sam termin EBM w nazwie odnosi się do danych naukowych /badań naukowych, EBM nie oznacza, że dane naukowe to jedyny element uwzględniany przy podejmowaniu decyzji dotyczących leczenia. Podejście do leczenia oparte na EBM oznacza wykorzystanie w podejmowaniu decyzji zarówno wiedzy z badań naukowych, jak i preferencji i systemu wartości pacjenta, sytuacji klinicznej oraz umiejętności i doświadczenia osoby świadczącej poradę/usługę.
Podejście oparte o EBM to również konkretna wiedza o tym, gdzie poszukiwać wiarygodnej informacji, jak czytać artykuły naukowe, a szczególnie jak krytycznie oceniać i interpretować ich wyniki i wnioski (które niekoniecznie muszą zawsze muszą być prawidłowe). Ważne jest także zwracanie uwagi na to, z czym porównywane są oceniane interwencje, jak duży i istotny w praktyce klinicznej jest efekt stosowania ocenianych interwencji, a także jakie metody badawcze wykorzystano w ich ocenie, co pozwala potem na ich prawidłowe i skuteczne wykorzystanie w praktyce. Oczywiście poszukiwanie danych oraz wczytywanie się w literaturę i jej ocena zabiera dużo czasu, którego zwykle pracującym w ochronie zdrowia, i nie tylko, brakuje, stąd tak istotna rola przeglądów systematycznych, o których wspomniano w pierwszej części „pigułek o EBM”. Dla klinicystów niezwykle ważne są także wytyczne postępowania klinicznego, a przeglądy systematyczne są niezwykle użyteczne w procesie ich tworzenia.
Wytyczne dla praktyki klinicznej stanowią zbiór zaleceń, sformułowanych w systematyczny, przejrzysty sposób, które mają pomóc pracownikom opieki zdrowia w podejmowaniu optymalnych decyzji w opiece nad pacjentami w określonych okolicznościach. Wytyczne stanowią wskazówki i nie powinny być traktowane jako sztywne standardy, ale powinny wspomagać proces podejmowania decyzji w praktyce klinicznej, dlatego też powinny zawierać dane i wiedzę na dany temat w formie pomocnej i przystępnej. Aby były wiarygodne wytyczne powinny powstawać według określonych zasad (standardów ich tworzenia). Przestrzeganie tych zasad zapewnia by praca osób tworzących wytyczne była możliwie jak najbardziej obiektywna, wolna od nacisków z jakiejkolwiek strony, transparentna, naukowo rzetelna, faktycznie przydatna. Podejście EBM zmieniło poprzednio funkcjonujący sposób patrzenia na wytyczne jako na formę konsensusu wybitnych ekspertów z danej dziedziny, na proces wymagający współpracy klinicystów, specjalistów z nauk pokrewnych, metodologów, ekonomistów, a także samych pacjentów. Nowoczesne podejście do tworzenia wytycznych można datować na rok 2000 kiedy prof. Gordon Guyatt oraz prof. Andy Oxman rozpoczęli dyskusję nad ujednoliceniem sposobu oceny jakości/pewności danych i prezentowania siły zaleceń, której owocem stała się Robocza Grupa GRADE (Grading of Recommendations Assessment, Development and Evaluation). Na przestrzeni lat Grupa GRADE wypracowała metodologię obiektywnego tworzenia wytycznych, która została przyjęta przy wiele towarzystw na świecie, w tym agencję WHO, liczne redakcje podręczników czy wydawców.
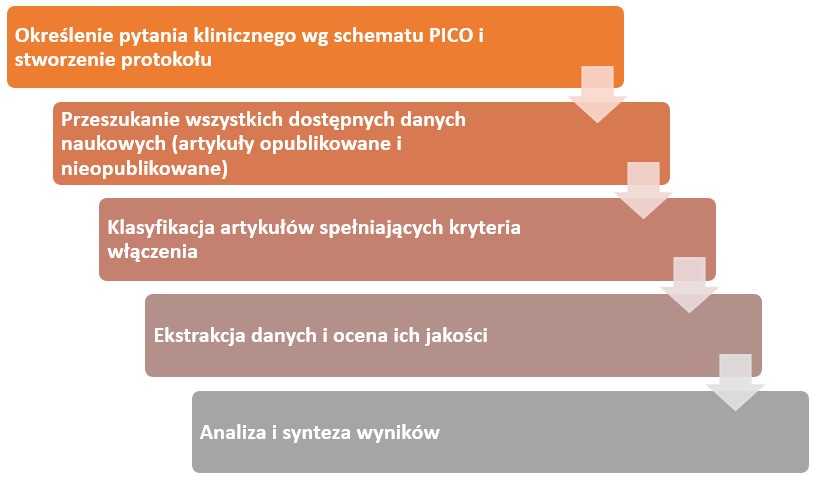
Proces opracowania wytycznych rozpoczyna się od ustalenia zakresu wytycznych (ustalenie tematów zaleceń i hierarchii ich ważności) i wyboru zespołu, który będzie opracowywał wytyczne. Taki zespół powinien obejmować wszystkie grupy ekspertów, których dotyczą wytyczne. Po ustaleniu zasad pracy i złożeniu deklaracji konfliktu interesów (aby wytyczne były wolne od nich) zespół ustala pytania kliniczne, zgodnie ze wspomnianym w poprzednim artykule schematem PICO i wagę poszczególnych skutków zdrowotnych (uwzględnianych punktów końcowych) dla podjęcia decyzji o zaleceniu lub niezaleceniu danego sposobu postępowania. Do każdego pytania PICO poszukuje się danych z wiarygodnych przeglądów systematycznych lub, gdy takowych brakuje, takie przeglądy się wykonuje. Następnie ocenia się pewność danych dla każdego punktu końcowego (czyli pewność, że oszacowany efekt jest zbliżony do prawdziwego efektu). W takiej ocenie bierze się pod uwagę błędy systematyczne w badaniach uwzględnionych w przeglądzie, niezgodność wyników badań, niepewność co do możliwości odniesienia dostępnych danych do sytuacji analizowanej w wytycznych (np. dane dotyczą tylko starszych pacjentów, a pytanie zawarte w wytycznych skupia się na osobach młodszych), brak precyzji oszacowań efektów, czy błąd związany z wybiórczym publikowaniem wyników badań. Na podstawie oceny wielkości efektu i pewności co do oszacowania dla analizowanych punktów końcowych, ocenie bilansu korzystnych i niekorzystnych skutków zdrowotnych, wartości i preferencji pacjentów, uciążliwość, możliwości wdrożenia w danym systemie opieki zdrowotnej, akceptowalności przez pacjentów i klinicystów, a także skutków ekonomicznych zespół podejmuje decyzję o sformułowaniu zalecenia wraz z podaniem ich siły – zalecenie silne (co oznacza, że daną interwencję u zdecydowanej większości pacjentów powinno się zastosować lub ją zaproponować) lub zalecenie słabe (warunkowe, odzwierciedlające niepewność korzyści względem ryzyka, lub ograniczoną wykonalność interwencji) za lub przeciw stosowaniu danej interwencji. Na ostatnim etapie przeprowadza się konsultacje i ocenę przez użytkowników, również na tym etapie możliwe jest wprowadzenie ewentualnych modyfikacji. Co niezwykle ważne w tworzeniu wytycznych wszystkie etapy, decyzje, zmiany powinny być transparentne i skrupulatnie dokumentowane.